Definities
| Bijna-incident | Een onbedoelde gebeurtenis die: voor de patiënt geen nadelen oplevert omdat de gevolgen ervan op tijd zijn onderkend en gecorrigeerd ofwaarvan de gevolgen niet van invloed zijn op het fysiek, psychisch of sociaal functioneren van de patiënt. |
| Berekend risico | Een door de hulpverlener afgewogen risico of ingecalculeerd neveneffect van een behandeling die in de vakliteratuur is beschreven en waarbij het beoogde effect van de behandeling van groter belang wordt geacht dan de ernst van de schade of de kans op het ontstaan daarvan. |
| Calamiteit | Iedere niet-beoogde of onverwachte gebeurtenis die betrekking heeft op de kwaliteit van zorg en die heeft geleid tot de dood van of een ernstig schadelijk gevolg voor een patiënt of cliënt. Deze dient altijd aan de Inspectie van Volksgezondheid gemeld te worden5. |
| Complicatie | Een onbedoelde en ongewenste uitkomst tijdens of volgend op het handelen van een zorgverlener, die voor de gezondheid van de patiënt zodanig nadelig is dat aanpassing van het (be)handelen noodzakelijk is dan wel dat sprake is van onherstelbare schade. |
| Fout | Het niet uitvoeren van een geplande actie (fout in de uitvoering) of het toepassen van een verkeerd plan om het doel te bereiken (fout in de planning). |
| Incident | Elke onbedoelde gebeurtenis (vergissing, fout, ongeval/ongeluk, afwijking) die de patiënt bereikt heeft en die tot schade aan de patiënt heeft geleid, had kunnen leiden of (nog) kan leiden. |
| Klacht | Een klacht kan zijn: een uiting van ongenoegen over een gedraging, waaronder mede begrepen het handelen of nalaten, jegens een patiënt in het kader van de zorgverlening door de zorgaanbieder, of betrekking hebbend op organisatorische aspecten daarvan;een uiting van ongenoegen over de weigering van een zorgaanbieder om een persoon in het kader van de zorgverlening als vertegenwoordiger van een patiënt te beschouwen. |
| Patiëntveiligheid | Het (nagenoeg) ontbreken van (de kans op) aan de patiënt toegebrachte schade (lichamelijk/psychisch) die is ontstaan door het niet volgens de professionele standaard handelen van hulpverleners en/of door tekortkoming van het zorgsysteem” (Wagner, 2005). |
| Patiëntveiligheidscultuur | De gedeelde opvattingen, overtuigingen, waarden en aannames die ten grondslag liggen aan hoe mensen veiligheidskwesties in hun organisatie waarnemen en er naar handelen” (Kirk, 2007). |
| Professionele standaard | De beste manier van handelen in een specifieke situatie met inachtneming van recente inzichten en evidence, zoals neergelegd in richtlijnen en protocollen van de beroepsgroep, of handelen zoals van een redelijk ervaren beroepsgenoot in gelijke omstandigheden mag worden verwacht. |
| Schade | Een nadeel voor de patiënt dat door zijn ernst leidt tot verlenging of verzwaring van de behandeling, tijdelijk of blijvend lichamelijk, psychisch en/of sociaal functieverlies, of tot overlijden. |
| Schadelijk gevolg | Een onbedoelde uitkomst die is ontstaan door het (niet) handelen van een zorgverlener en/ of door het zorgsysteem met schade voor de patiënt, zodanig ernstig dat er sprake is van tijdelijke of permanente beperking, verlenging of verzwaring van de behandeling dan wel overlijden van de patiënt. |
| Vermijdbaar | Een incident, complicatie of schadelijk gevolg is retrospectief vermijdbaar als na systematische analyse van de gebeurtenis(sen) blijkt dat bepaalde maatregelen het incident, de complicatie of de adverse event hadden kunnen voorkomen. |
| Verwijtbaar | Een incident, complicatie of adverse event is retrospectief verwijtbaar als na systematische analyse van de gebeurtenis(sen) blijkt dat de zorgverlener is tekortgeschoten en/of onzorgvuldig is geweest in vergelijking met wat van een gemiddeld ervaren en bekwame beroeps- genoot in gelijke omstandigheden had mogen worden verwacht. |
De wet
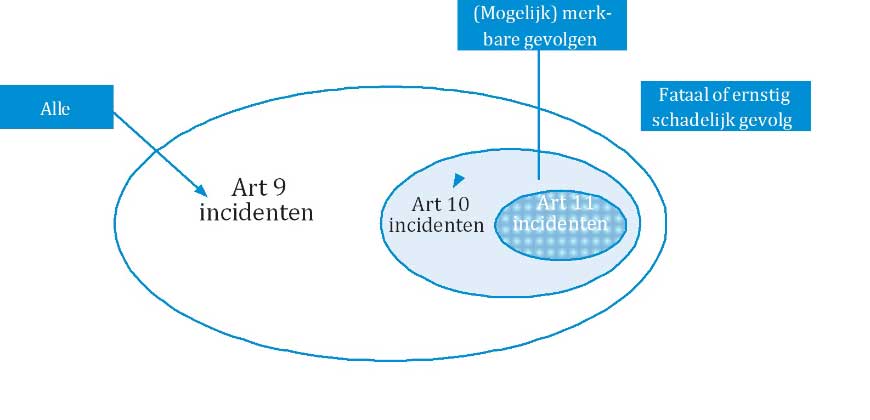
Vanaf de ingang van de Wkkgz (2016) wordt verwacht dat alle huisartsenvoorzieningen (dus ook solisten) een werkbare, schriftelijke, interne procedure (VIM-procedure) hebben, waarin stapsgewijs wordt aangegeven hoe wordt omgegaan met signalen van incidenten en hoe deze worden geregistreerd, geanalyseerd en opgevolgd (= artikel 9).
De Wkkgz schrijft ook voor dat als een incident merkbare gevolgen voor de gezondheid van de patiënt heeft of kan hebben, de patiënt direct geïnformeerd moet worden en in diens medisch dossier wordt beschreven wanneer wat gebeurd is, wat ermee gedaan wordt en of terugkoppeling wenselijk is (= artikel 10).
Doorgaans wordt een dergelijk incident ontdekt in het bijzijn van de patiënt en is het direct bespreekbaar maken, noteren in het medisch dossier en het maken van een interne melding in de interne VIM-procedure voldoende. Soms kan het niet anders de patiënt achteraf in te lichten en te noteren.
Voor incidenten met ernstige schade of zelfs de dood van de patiënt als gevolg (calamiteit) geldt onverminderd de verplichting deze te melden aan de Inspectie voor de Gezondheidszorg (= artikel 11), zie Inspectie Gezondheidszorg en Jeugd (Calamiteiten),
Men verwart geregeld incidenten met klachten. Onterecht, want in tegenstelling tot een klachtenregeling staat bij een VIM-procedure niet de schuldvraag op de voorgrond, maar meer het gezamenlijk signaleren en leren van onbedoelde fouten en het opsporen van risico’s voor de patiënt of de zorgverlener en het voorkomen van vermijdbare schade tijdens de zorgverlening.
Onderscheid incidenten en klachten
Er zijn belangrijke overeenkomsten tussen het melden van incidenten en het uiten van onvrede/indienen van klachten:
- Ze zijn gericht op het verbeteren van de geleverde zorg.
- Vertrouwelijkheid en discretie tegenover de betrokkenen zijn een voorwaarde om tot goede afhandeling te komen.
- Het is zinvol om ogenschijnlijk kleine uitingen van onvrede, klachten of incidenten te melden omdat dit kan helpen structurele fouten op te sporen en grote fouten en klachten in de toekomst te voorkomen.
Een belangrijk verschil is de persoon van de melder: bij een VIM-procedure is dat een medewerker en bij een klachtenprocedure is dat een patiënt of diens vertegenwoordiger.
Daarnaast is een incident feitelijk en onbedoeld en is het melden een uiting van gezamenlijke professionele verantwoordelijkheid van de huisarts en medewerkers om vermijdbare schade voor hun patiënten zoveel mogelijk te voorkomen.
Als zodanig zijn incidenten niet gericht op het beantwoorden van de schuldvraag en het opsporen van disfunctioneren van zorgverleners.
Bij een signaleren van onvrede of het opvangen en afhandelen van een klacht gaat het om onplezierige ervaringen en/of (gebrek aan) vertrouwen van de patiënt jegens de zorgverlener en zijn activiteiten gericht op herstel van vertrouwen en communicatie van de patiënt en het bieden van genoegdoening.
Ook de procedures verschillen, zie de voorbeelden.
De patiënt vraagt via de receptenlijn een herhaling voor promethazine met dagelijks gebruik aan. De doktersassistente legt de herhaling ter autorisatie voor aan de huisarts. Die associeert het medicijn op dat moment niet met een slaapmiddel en autoriseert het recept. Een week later komt de patiënt op het spreekuur en is tevreden over het effect. De huisarts realiseert zich dat de patiënt dit medicijn als slaapmiddel gebruikt en dat het beter niet herhaald had kunnen worden. Het slaapmiddel was namelijk in de afgelopen maanden met veel moeite afgebouwd. De patiënt is tevreden, de huisarts niet en meldt deze casus als incident. Uit de bespreking blijkt dat zowel de doktersassistentes als de huisartsen niet goed hebben afgesproken welke medicijnen zij als slaapmiddelen moeten herkennen en hoe zij dan moeten handelen. De huisarts maakt een lijst van middelen die niet via de receptenlijn herhaald mogen worden als ze
De patiënt vraagt via de receptenlijn een herhaling voor slaapmiddelen met dagelijks gebruik aan. De doktersassistente merkt op dat dit volgens de werkafspraak binnen de praktijk niet mag en legt dit aan de patiënt uit. Zij adviseert de patiënt om een afspraak met de huisarts te maken. De patiënt vindt het nu welletjes. Hij loopt steeds weer tegen deze ‘muur’ op en hij wil geen contact met de huisarts. Hij geeft aan dat hij een klacht wil indienen. De doktersassistente laat de patiënt een klachtenformulier invullen. De huisarts en de patiënt bespreken de klacht en de onvrede van de patiënt. De huisarts legt uit welke inhoudelijke afwegingen hij maakt. De patiënt vindt daarin genoegdoening en heeft weer vertrouwen in de huisartspraktijk.

