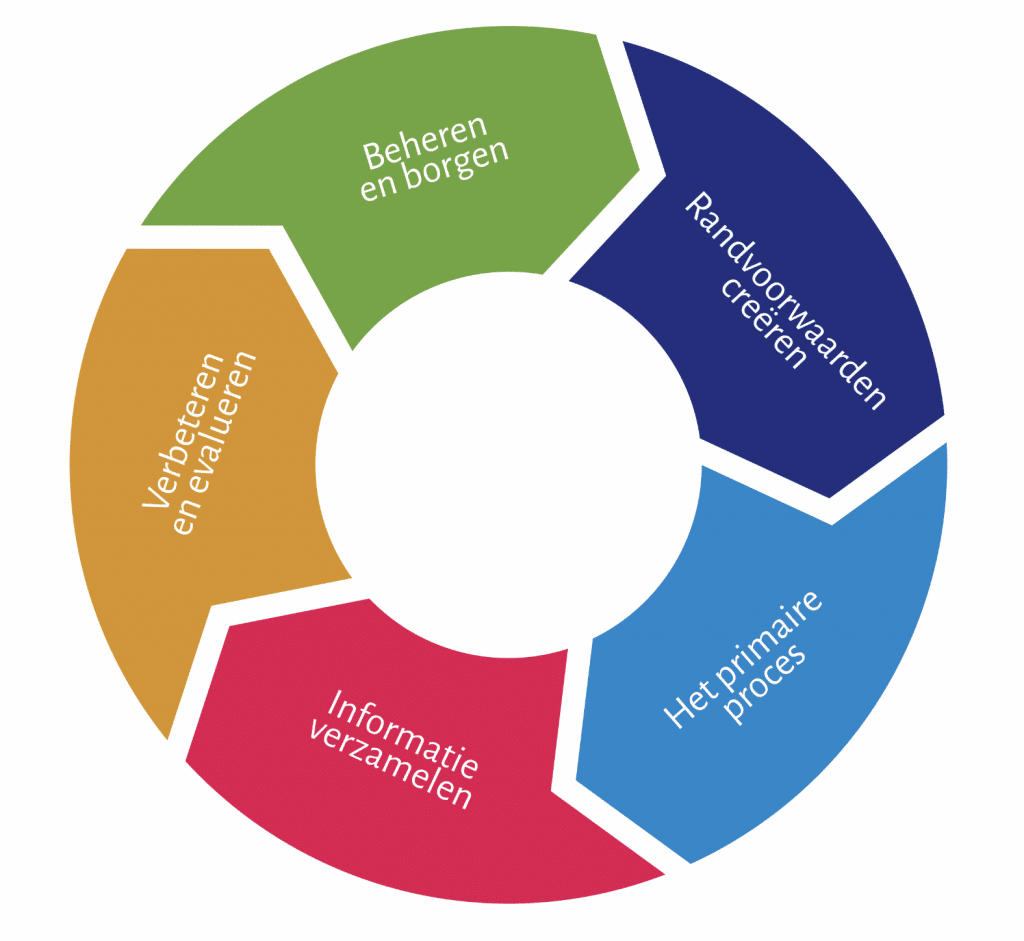
Kwaliteitssysteem in de huisartsenpraktijk
In dit stappenplan vindt u informatie en beschikbare ondersteuning voor het opzetten en onderhouden van een kwaliteitssysteem in uw huisartsenpraktijk.

De term kwaliteitssysteem is de verzamelnaam voor alle afspraken die binnen en buiten de praktijk zijn gemaakt om op georganiseerde en zorgvuldige wijze te kunnen werken en verantwoorde zorg te kunnen verlenen.
Vooral bij risicovolle onderdelen van de zorg, de organisatie en voor het monitoren van kwaliteits-, beleids- en verbetermaatregelen is vaak behoefte aan ondersteuning..