Publicatie | 28-5-2025
Selecteren en contra-indicaties
In 2020 is in Nederland gestart met het Nationaal Programma Pneumokokkenvaccinatie Volwassenen (NPPV). Het Rijksinstituut voor Volksgezondheid en Milieu (RIVM) voert de landelijke regie over het NPPV in opdracht van het ministerie van Volksgezondheid Welzijn en Sport (VWS). Aanleiding hiervoor was het Gezondheidsraadadvies uit 2018 om ouderen tussen de 60 – 80 jaar een pneumokokkenvaccinatie met het polysacharidevaccin PPV23 aan te bieden.
Vaccinatie met PPV23
Vanaf 2020 werden leeftijdscohorten gefaseerd met PPV23 gevaccineerd. In 2024 was het laatste leeftijdscohort aan de beurt, mensen van 60 tot en met 63 jaar. Daarmee heeft de gehele initiële doelgroep ouderen van 60 – 80 jaar éénmaal een uitnodiging gekregen voor een vaccinatie met PPV23. De vaccinatie met PPV23 moest iedere vijf jaar herhaald worden zolang men tot de doelgroep behoorde.
Nieuw advies
In 2023 heeft de Gezondheidsraad een nieuw advies uitgebracht met betrekking tot het inzetten van nieuw beschikbare conjugaatvaccins binnen het NPPV. Het advies is mensen van 60 jaar en ouder eenmalig het conjugaatvaccin PCV20 aan te bieden in plaats van PPV23. De voordelen: het biedt langdurige bescherming, waardoor revaccinatie minder vaak of helemaal niet meer nodig is. En het levert naar verwachting meer gezondheidswinst op dan herhaaldelijk vaccineren met PPV23.
Ouder dan 80 jaar
Mensen boven de 80 jaar, die eerder niet in aanmerking kwamen, behoren nu ook tot de doelgroep. VWS heeft besloten het advies over te nemen om het PCV20 in het NPPV te laten implementeren. Daarom zal PCV20 vanaf het najaar 2025 worden aangeboden.
Inclusiecriteria
Vaccinatie tegen pneumokokkenziekte binnen het Nationaal Programma Pneumokokkenvaccinatie Volwassenen (NPPV) gebeurt op basis van uitnodiging op leeftijd (60-plussers).
Indicaties voor een vaccinatie met PCV20 binnen het NPPV vanaf 2025 zijn:
- Leeftijd van 60 jaar (en mensen die in het jaar van vaccineren 60 jaar worden).
- Leeftijd boven de 60 jaar: 5 jaar ná eerdere uitnodiging voor PPV23 binnen het NPPV (PPV23 werd tot en met 2024 ingezet in het NPPV).
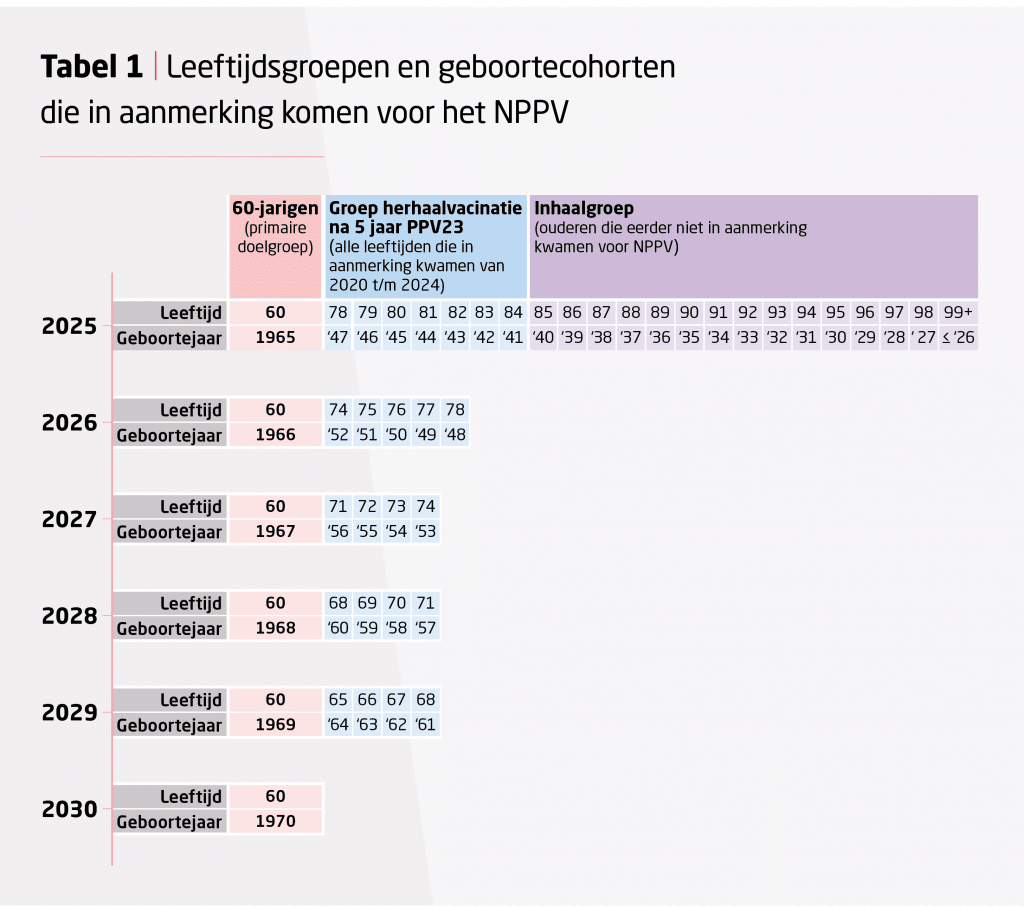
- Leeftijd 85 jaar en ouder: inhaalvaccinatie in 2025 voor mensen van 85+ die nog nooit gevaccineerd zijn binnen het NPPV (deze groep kwam eerder niet in aanmerking). Het gaat hierbij om mensen die geboren zijn vóór 1941.
Concreet betekent dit dat in 2025, mensen geboren in 1965, in 1947 of eerder, in aanmerking komen.
Cohorten komende jaren
Bekijk onderstaande Tabel 1 om te zien welke leeftijdsgroepen en geboortecohorten er in aanmerking komen voor het NPPV bij ongewijzigd Gezondheidsraadadvies.
Medische indicaties
Vaccineren op medische indicatie voor bepaalde medische risicogroepen valt niet onder het NPPV. In specifieke gevallen kan de huisarts wel een rol hebben in het vaccineren van risicogroepen buiten het NPPV om. Lees meer in het hoofdstuk Medische indicaties.
Absolute en tijdelijke contra-indicaties
In de volgende situaties is er een absolute of tijdelijke contra-indicatie voor PCV20. Zie ook de productkenmerken en patiëntenbijsluiter
Absolute contra-indicatie
Allergische reacties
Een eerdere, ernstige allergische reactie op een vaccin met dezelfde werkzame stoffen/hulpstoffen/adjuvans als PCV20 is een absolute contra-indicatie. Bekende allergenen in het PCV20 vaccin zijn polysorbaat 80 en het difterietoxoïd (CRM197). Dit difterietoxoïd wordt in meerdere vaccins als conjugaat gebruikt , zie Tabel 2 hieronder bij ‘Extra toelichting’.
HIS-selectie
Difterietoxoïd wordt in veel vaccins gebruikt als conjugaat. De Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie (KNMP) heeft een lijst opgesteld (zie Tabel 2) van de producten in de G-Standaard die difterietoxoïd als bestanddeel bevatten. Wanneer er een intolerantie/allergie in het HIS geregistreerd is (op HPK-niveau) komt de patiënt op de lijst ‘te beoordelen’. Het komt ook voor dat de intolerantie niet bekend is in het HIS. Om veiligheid te borgen staat in de uitnodigingsbrief dat patiënten contact op moeten nemen bij een ernstige allergische reactie op EEN vaccin.
Vraag aan de patiënt:
- Welke reactie optrad en wanneer (binnen enkele minuten of uren? Verlaat?). Maak een afweging of het inderdaad om een (ernstige) allergische reactie ging, of dat er sprake was van een bijwerking.
- Als de reactie niet verdacht is voor een allergie kan er gevaccineerd worden. Bij een milde (mogelijk allergische) reactie op een eerder vaccin kan 15 minuten observatietijd overwogen worden.
- Als de reactie verdacht is voor een (ernstige) allergie: probeer na te gaan om welk (soort) vaccin het ging. Zitten dezelfde potentiële allergenen in het verdachte vaccin als in PCV20?
- Maak een afweging tussen het risico van vaccineren (eventuele reactie) en de voordelen van vaccineren. Overleg zo nodig met een allergoloog.
Tabel 2: difterietoxoïd-bevattende vaccins
| HPK-code (Handelsproductkenmerken-code) | Naam | SNK-code (Stamnaamcode) | Vaccin |
|---|---|---|---|
| 2999021 | VAXNEUVANCE INJSUSP WWSP 0,5ML + TOEBEH | 46175 | PNEUMOKOKKEN VACCIN |
| 2873826 | BOOSTRIX INJSUSP WWSP 0,5ML | 59978 | TETANUSVACCIN |
| 2794438 | VAXELIS INJSUSP WWSP 0,5ML | 66281 | HAEMOPHILUS-INFLUENZAE-B-VACCIN |
| 2195658 | SYNFLORIX INJSUSP WWSP 0,5ML + TOEBEH | 46175 | PNEUMOKOKKEN VACCIN |
| 2005107 | SYNFLORIX INJSUSP WWSP 0,5ML | 46175 | PNEUMOKOKKEN VACCIN |
| 1676679 | DTP VACCIN WWSP 1ML | 59978 | TETANUSVACCIN |
| 1573330 | REVAXIS INJSUSP WWSP 0,5ML | 59978 | TETANUSVACCIN |
| 3004724 | PREVENAR 20 INJSUSP WWSP 0,5ML + TOEBEH | 46175 | PNEUMOKOKKEN VACCIN |
| 2585944 | MENVEO INJPDR FLACON + SOLVENS 0,5ML IN FLACON | 46116 | MENINGOKOKKEN VACCIN |
| 2069067 | PREVENAR 13 INJSUSP WWSP 0,5ML | 46175 | PNEUMOKOKKEN VACCIN |
Tijdelijke/relatieve contra-indicaties
Stel de vaccinatie uit tot de patiënt koortsvrij is. De aanwezigheid van een milde infectie, zoals een verkoudheid, is geen reden om vaccinatie uit te stellen.
Bij een geplande operatie is een termijn van ten minste 48 uur tussen de vaccinatie en de operatie een goede periode. De mogelijke bijwerkingen van de vaccinatie zijn dan verdwenen, waardoor er geen verwarring met eventuele postoperatieve complicaties kan optreden. Er is geen reden om een operatie na een pneumokokkenvaccinatie uit te stellen.
Pneumokokkeninfecties zijn, anders dan influenza-infecties, minder seizoensgebonden en een pneumokokkenvaccinatie kan daarom gedurende het hele jaar worden toegediend. De timing van de vaccinatie kan, indien mogelijk, worden afgestemd op de inname van medicatie (chemotherapie) ten behoeve van de vaccinatierespons.
Vanwege het nadelig effect op de vaccinatierespons wordt PCV20 bij voorkeur ten minste 2 weken vóór start van de chemotherapie gegeven of uitgesteld tot minimaal 3 maanden na afronding van de behandeling. Tijdens een behandeling met chemotherapie kan PCV20 wel veilig worden toegediend, maar is mogelijk de vaccinatierespons minder. Overleg met de behandelend specialist wat het beste moment is voor de pneumokokkenvaccinatie.
Voor patiënten die recentelijk een beenmergtransplantatie hebben ondergaan, is het aan de medisch specialist om te bepalen wat het juiste moment is om te vaccineren tegen pneumokokken.
Overige aandachtspunten
PCV20 is uitsluitend voor intramusculair gebruik. Subcutane toediening kan bij PCV20 alleen worden overwogen als het potentiële voordeel duidelijk opweegt tegen de risico’s (in overleg met de behandelaar) (zie SmPC tekst.) Subcutane toediening geeft mogelijk meer kans op lokale bijwerkingen.
Voorgesteld beleid:
- Bij ernstige stollingsstoornissen die niet te corrigeren zijn (aangeboren stollingsstoornissen) zou er, in overleg met de behandelaar, kunnen worden uitgeweken naar subcutane toediening van PCV20.
- Bij het gebruik van antistollingsmedicatie, zoals directe anticoagulantia (DOAC’s) en vitamine K-antagonisten zoals cumarinederivaten, kunnen vaccins en immunoglobulines (mits het volume ≤ 1 ml zoals PCV20) intramusculair toegediend worden. De vaccinatieplaats dient gedurende ten minste 2 minuten zonder te wrijven stevig afgedrukt te worden.
- Bij het gebruik van vitamine K-antagonisten kan PCV20 intramusculair worden toegediend als de laatst bepaalde INR controle < 3,5 was (minder dan 7 dagen geleden), of te verwachten is dat de INR goed is ingesteld op basis van stabiele waarden en medicatiebeleid in de afgelopen periode. In andere gevallen moeten de voor- en nadelen van intramusculaire vaccinatie worden afgewogen en kan er besloten worden de vaccinatie uit te stellen tot een INR waarde weer < 3,5 is. Als alternatief kan subcutane toediening van PCV20 worden overwogen indien het potentiële voordeel duidelijk opweegt tegen de risico’s (zie SmPC tekst).
Eerdere vaccinatie tegen pneumokokkenziekte kan een (tijdelijk) exclusiecriterium zijn. Het is van belang te weten welke pneumokokkenvaccinaties een patiënt heeft gehad en wanneer. Deze informatie is helaas niet altijd bij de huisarts (in het HIS) bekend. Dit kan bijvoorbeeld het geval zijn als een patiënt recent op medische indicatie PPV23 heeft gekregen via de specialist en nu een uitnodiging voor PCV20 krijgt in het kader van vaccinatie binnen het NPPV.
Er is op basis van immunologische gronden reden om een minimuminterval aan te houden tussen eerdere vaccinatie met PPV23 en vaccinatie met PCV20. Bij een interval korter dan 1 jaar tussen PPV23 en PCV20 kunnen er lagere antistoftiters zijn (hyporesponsiviteit) voor de typen die in het conjugaatvaccin zitten. Ook zijn er meer bijwerkingen te verwachten. Na eerdere vaccinatie met PCV13 of PCV15 dient er een minimale interval aangehouden te worden van 8 weken tot vaccinatie met PCV20.
Wil je meer informatie? Lees de LCI-richtlijn Pneumokokkenziekte.
In de uitnodigingsbrief wordt patiënten gevraagd contact op te nemen met de praktijk in het geval er korter dan een jaar geleden een pneumokokkenvaccinatie is toegediend. Bij het maken van de selectie in het HIS komen toegediende vaccins <1 jaar geleden op de ‘te beoordelen’ lijst.
Zie onderstaande Tabel 3 voor de specifieke intervallen die in acht genomen moeten worden.
| Eerder ontvangen vaccinatie | PCV20 geïndiceerd | Interval |
|---|---|---|
| PPV23 | Ja | In principe 5 jaar na PPV23, maar er moet een interval van minimaal 1 jaar zijn. Personen die vanwege een medische indicatie het schema: PCV13/15 + 5-jaarlijks PPV23 kregen, hoeven na toediening van PCV20 geen PPV23 meer te krijgen. |
| PCV13 | Ja | Het minimale interval is 8 weken. |
| PCV15 | Ja | Het minimale interval is 8 weken. |
| PCV20 | Nee | Geen aanbeveling tot hervaccinatie |
Interval met vaccinatie(s) tegen griep en/of COVID-19
PCV20 kan gelijktijdig worden toegediend met het griepvaccin en/of een COVID-19-vaccin. Gelijktijdige toediening is veilig en heeft geen duidelijke invloed op de werkzaamheid.
Een actieve behandeling met bestraling is geen contra-indicatie.
Het gebruik van immunosuppressieve medicatie (anders dan chemotherapie, zie hierboven) kan een negatief effect hebben op de vaccinatierespons. Echter is het in de uitvoering moeilijk aan te geven bij welke medicatie, en bij welke dosering, er precies sprake is van een minder goede vaccinrespons door gebruik van de immunosuppressiva. Vaccineren is wel veilig en het gebruik van immunosuppressieve medicatie (anders dan chemotherapie) is geen contra-indicatie voor vaccinatie met PCV20.
Wil je meer informatie?
Bekijk: Vaccinatie bij chronisch inflammatoire aandoeningen | LCI richtlijnen (rivm.nl).
Het gebruik van corticosteroïden is geen contra-indicatie voor het toedienen van PCV20. Bij een kortdurende stootkuur met corticosteroïden (< 14 dagen) wordt geen effect op de vaccinatierespons verwacht. Bij hogere doseringen is het vaccin mogelijk minder effectief, maar bij doseringen tot 10 mg. prednison per dag wordt weinig tot geen effect verwacht op de vaccinatierespons.
Uitvoering
Uitzonderingen op en verschillen ten opzichte van Griepvaccinatie
De organisatie van de pneumokokkenvaccinatie in de huisartsenpraktijk begint, net als bij de griepvaccinatie, in mei met het maken van de eerste selectie en eindigt in januari als je de declaratie bij de SNPG hebt ingediend. Voor zowel de griep- als de pneumokokkenvaccinatie komt het proces grotendeels overeen. De uitvoering van de griepvaccinatie staat beschreven in de NHG-Praktijkhandleiding Griepvaccinatie, hoofdstuk Uitvoering.
In deze NHG-Praktijkhandleiding Pneumokokkenvaccinatie staan vooral de verschillen benoemd ten opzichte van de organisatie van de griepvaccinatie.
Eerste selectie van patiënten
Maak in mei een eerste selectie van patiënten voor een inschatting van het aantal te bestellen pneumokokkenvaccins. Houd daarbij rekening met het volgende:
- In het Nationaal Programma Pneumokokkenvaccinatie (NPPV) wordt alleen geselecteerd op basis van leeftijd, met aandacht voor (tijdelijke) exclusiecriteria. Vaccineren op medische indicatie valt niet onder het NPPV.
- Indicaties voor een vaccinatie met PCV20 binnen het NPPV vanaf 2025 zijn:
- Leeftijd van 60 jaar (en mensen die in het jaar van vaccineren 60 jaar worden).
- Leeftijd boven de 60 jaar: 5 jaar ná eerdere uitnodiging voor PPV23 binnen het NPPV (PPV23 werd tot en met 2024 ingezet in het NPPV).
- Leeftijd 85 jaar en ouder: inhaalvaccinatie in 2025 voor mensen van 85+ die nog nooit gevaccineerd zijn binnen het NPPV (deze groep kwam eerder niet in aanmerking). Het gaat hierbij om mensen die geboren zijn vóór 1941.
Concreet betekent dit dat in 2025, mensen geboren in 1965, in 1947 of eerder, in aanmerking komen.
- Het pneumokokkenvaccin PCV20 biedt een langere beschermingsduur waardoor revaccinatie vooralsnog niet nodig lijkt.
- Het aantal patiënten per leeftijdscohort, per praktijk, en per jaar varieert aanzienlijk.
- Vanwege de inhaalvaccinatie van personen van 85 jaar en ouder, is de doelgroep in 2025 extra groot.
Meer over de selectie van de patiënten voor de pneumokokkenvaccinatie en de (tijdelijke) exclusiecriteria lees je in het hoofdstuk Selecteren in deze handleiding.
Je HIS ondersteunt je bij deze selectie en beoordeling. Zie: NHG-Tabel 67 Preventieprogramma Pneumokokkenvaccinatie en ICT-specificaties Pneumokokkenvaccinatie.
Planning vaccinatiespreekuur
Tegen pneumokokkenziekte kan het hele jaar door gevaccineerd worden. Pneumokokkeninfecties zijn, anders dan influenza-infecties, niet seizoensgebonden. Een pneumokokkenvaccinatie kan daarom gedurende het hele jaar worden toegediend.
Eén van de belangrijkste aspecten om bij de planning van het vaccinatiespreekuur rekening mee te houden is de koelkastcapaciteit. De afmeting van een verpakking met 10 pneumokokkenvaccins is 9,9 cm x 5,2 cm x 12,3 cm. Dit is ongeveer 2 keer zo klein als de verpakking van PPV23 (dat tot en met 2024 werd gebruikt in het NPPV), en 1,3 keer zo groot als de verpakking van de griepvaccins. De vaccins moeten bewaard worden in de verpakking om de kwaliteit en stabiliteit van het vaccin te behouden.
Er zijn verschillende scenario’s voor het vaccinatiespreekuur mogelijk, deze staan beschreven in de NHG-Praktijkhandleiding Griepvaccinatie, hoofdstuk Uitvoering.
Vaccins en infographic bestellen
Bestel van 3 tot en met 30 juni de griep- en pneumokokkenvaccins en de uitnodigingsmaterialen via de website van de SNPG. In de webapplicatie van de SNPG kun je aangeven op welke dag je de vaccins geleverd wilt hebben. De vaccins worden per 10 stuks geleverd.
Advies aantal te bestellen pneumokokkenvaccins 2025
In 2025 worden mensen van 60 jaar en 78 jaar en ouder uitgenodigd voor de pneumokokkenvaccinatie. De vaccinatiebereidheid zal per leeftijdsgroep en praktijk variëren. Omdat het om een nieuw vaccin én een grotendeels nieuwe doelgroep gaat, heeft RIVM-DVP een algemeen advies geformuleerd voor het aantal te bestellen vaccins per leeftijdsgroep in 2025:
- Bepaal het aantal 60-jarigen (geboren in 1965) in je praktijk en vermenigvuldig met 45%.
- Bepaal het aantal 78-plussers (geboren in 1947 of eerder) in je praktijk en vermenigvuldig met 70 tot 80%.
- Tel beide uitkomsten op en deel het aantal door 10 (pneumokokkenvaccins worden per 10 stuks verpakt).
Houd bij de bestelling van pneumokokkenvaccins rekening met de verwachte opkomst voor alléén het betreffende campagnejaar (dus niet voor daaropvolgende campagnejaren). Tegelijk met het bestellen van de vaccins bestel je de infographic Prik tegen Pneumokokken 2025, die door RIVM, SNPG en NHG volledig herzien is.
Selectie en controle van bestelde pneumokokkenvaccins
Beoordeel in september de eerder gemaakte selectie voor de pneumokokkenvaccinatie en controleer of het aantal bestelde vaccins juist is. Je kunt de bestelling tot uiterlijk 8 dagen voor de levering kosteloos wijzigen.
Weigeraars
Patiënten die voor PPV23 zijn geregistreerd als weigeraar krijgen ook geen uitnodiging voor PCV20. Deze patiënten zijn wel zichtbaar op de selectielijst als zijnde geëxcludeerd op basis van ‘weigeraar’. Het advies is om deze lijst kritisch door te lopen op eventuele uitzonderingen voor dit beleid. Bekijk hiervoor het hoofdstuk selecteren en contra-indicaties.
Uitnodigen en informeren
Stuur de uitnodiging bij voorkeur 2 weken voorafgaand aan het vaccinatiespreekuur in oktober of november. Met de infographic en de uitnodigingsbrief ontvangen patiënten de meest actuele en relevante informatie over de vaccinatie volgens de WGBO. Bekijk de uitnodigingsbrief Prik tegen pneumokokken 2025.
Wij raden je aan om gebruik te maken van de uitnodigingsbrief en deze niet, of zo min mogelijk aan te passen, zodat patiënten zo volledig mogelijk worden geïnformeerd.
Spijtoptanten
Het kan voorkomen dat spijtoptanten zich melden voor vaccinatie met PCV20, voordat hun geboortecohort aan de beurt is. Het gaat dan om patiënten die een uitnodiging ontvangen hebben voor PPV23, maar hier geen gebruik van hebben gemaakt. Je mag een spijtoptant vaccineren, maar bent daartoe niet verplicht. Spijtoptanten krijgen niet meer PPV23 aangeboden, het verzoek is immers deze te vernietigen. Er moet dus nog voldoende PCV20 vaccin beschikbaar zijn. Ook moeten alle patiënten, die in die periode zijn uitgenodigd, de mogelijkheid hebben gehad om PCV20 te ontvangen. In de praktijk betekent dit waarschijnlijk dat er nog wel enkele vaccins over zijn.
Patiëntenvoorlichting en vragen beantwoorden
Om vragen van patiënten over de pneumokokkenvaccinatie te beantwoorden kun je gebruik maken van de volgende websites:
- Thuisarts.nl: Prik tegen pneumokokken
- RIVM: Pneumokokkenprik voor volwassenen
- RIVM: Vragen en antwoorden over de pneumokokkenprik
- RIVM: Pneumokokkenprik voor medische risicogroepen
- RIVM: bureaukaart (in ontwikkeling)
Achtergrondinformatie voor professionals over de pneumokokkenvaccinatie:
- RIVM: Pneumokokken voor professionals
- LCI: LCI-richtlijn pneumokokkenziekte
- LCI: LCI-Factsheet pneumokokkenvaccinatie voor ouderen
- Gezondheidsraad: Vaccinatie van ouderen tegen pneumokokken
- Bijsluitertekst PCV20
Leveren en bewaren van vaccins
- Vernietig pneumokokkenvaccins (PPV23) van de vorige campagne vóór ontvangst van nieuwe vaccins.
- De pneumokokkenvaccins worden, net als de griepvaccins, geleverd in verpakkingen van 10 stuks.
- Het is belangrijk voor de kwaliteit van de vaccins dat de vaccins na levering zo snel mogelijk en uiterlijk binnen 1 uur in de originele verpakking in de koelkast worden geplaatst.
- De pneumokokkenvaccins dienen opgeslagen te worden tussen de 2 en 8°C. Het is noodzakelijk om aan de bewaarcondities te voldoen.
- Voor alle vaccins is een goede koude keten van belang. Bij onderbreking van de koude keten zijn vaccins minder lang houdbaar en kunnen ze minder werkzaam zijn. Vul bij onderbreking van de koude keten het meldingsformulier onderbroken koude keten in op de website van de SNPG. Het RIVM-DVP neemt dan zo spoedig mogelijk contact met je op. Overleg eerst, en vernietig de vaccins pas als de DVP aangeeft dat ze niet meer bruikbaar zijn.
Lees meer over de levering van vaccins en Kwaliteitseisen voor het bewaren van vaccins in de NHG-Praktijkhandleiding Griepvaccinatie, hoofdstuk Uitvoering.
Vaccineren
- Controleer voorafgaand aan een vaccinatiespreekuur de houdbaarheidsdatum en zet PCV20 vaccins met de kortste houdbaarheidsdatum als eerste in.
- Voorbereiden vaccins: bij het pneumokokkenvaccin moet de veiligheidsnaald met een draaiende beweging bevestigd worden in verband met een Luer Lock-aansluiting op de betreffende spuit. Bij naalden met SmartSlip-technologie is het nodig om eerst stevig te drukken, en dan pas te draaien, om de spuit goed op de naald te bevestigen. Zie voor verdere instructie de website van de SNPG.
- Prik intramusculair. PCV20 is uitsluitend geregistreerd voor intramusculair gebruik. Subcutane toediening (off-label) kan bij PCV20 wel in uitzonderingssituaties worden overwogen, als het mogelijke voordeel duidelijk opweegt tegen de risico’s.
Ook bij gebruik van antistolling mag intramusculair worden gevaccineerd, mits aan de voorwaarden wordt voldaan (zie het hoofdstuk Selecteren over stollingsstoornissen).
Bij aangeboren stollingsstoornissen kun je, in overleg met de behandelaar, uitwijken naar subcutane toediening van PCV20. Subcutane toediening geeft mogelijk meer kans op lokale bijwerkingen.
Voorbehouden handeling
Vaccineren is een voorbehouden handeling waarvoor bekwaamheid vereist is. Aanwezigheid van bekwaamheid kan niet zomaar verondersteld worden, maar moet, zeker aangezien PCV20 een nieuw vaccin betreft, eerst aangetoond worden. Verifieer per werknemer de bekwaamheid en leg deze vast in het personeelsdossier.
Wanneer een voorbehouden handeling gedelegeerd wordt moet de opdrachtgever zich ervan verzekeren dat er aanwijzingen gegeven kunnen worden, en dat toezicht en tussenkomst, voor zover redelijkerwijs noodzakelijk, voldoende verzekerd is. Welke mate van toezicht en tussenkomst noodzakelijk is, verschilt per situatie. Voor meer informatie bekijk je het hoofdstuk Voorbehouden handeling.
Registreren toegediende vaccins
- Registreer de pneumokokkenvaccinatie als medicatievoorschrift: ICPC-code R44 (immunisatie/preventieve medicatie).
- In de medicatielijst is dan precies terug te vinden wanneer de patiënt de vaccinatie heeft ontvangen. Het voorschrift dat hiervoor gebruikt wordt is: ATC J07AL02. Als datum vul je de dag in waarop het vaccin is gegeven. Het batchnummer van het vaccin wordt in het HIS op individueel patiëntniveau vastgelegd. Met behulp van het HIS kan dat in 1 keer voor een hele batch.
Dit proces zou gebruikersvriendelijk moeten zijn. Ervaar je dit anders? Kaart het aan bij de HIS-leverancier. De ontwikkelagenda van de HIS’en wordt opgesteld op basis van feedback van gebruikers.
- Bij patiënten die niet in het jaar van uitnodiging gevaccineerd worden is het volgende van belang:
- De uitnodiging voor pneumokokkenvaccinatie PCV20 is onbeperkt houdbaar. Als een patiënt eenmaal een uitnodiging heeft ontvangen, mag deze de vaccinatie alsnog halen in de daaropvolgende jaren. Er is geen medische reden om de uitnodiging te laten verlopen. Dit in tegenstelling tot het pneumokokkenvaccin dat tot en met 2024 gebruikt werd (PPV23), waarbij de uitnodiging 3 jaar geldig was (volgende uitnodiging na 5 jaar en minimaal interval van 2 jaar).
- In sommige HIS’en is het niet mogelijk om het jaartal van pneumokokkenvaccinatie aan te passen. Bij patiënten die niet in het jaar van uitnodiging gevaccineerd zijn, kan dit problemen geven. Voer in dat geval de vaccinatie handmatig in (onder ICPC-code R44 met ATC-code J07AL02 en batchnummer: stuur het recept niet naar de apotheek, maar kies voor printen van het recept).
- Ook is het verstandig een lijst bij te houden van deze patiënten. Bij de declaratie worden namelijk alleen patiënten die via de module geregistreerd zijn, automatisch opgenomen. Handmatig geregistreerde patiënten moeten ook handmatig aan de declaratie toegevoegd worden. Als je tegen dit probleem aanloopt, kun je dit aankaarten bij je HIS-leverancier.
Registreren weigeraars: je kunt patiënten die expliciet aangeven nooit deel te willen nemen aan het NPPV registreren als weigeraar. Patiënten die voor PPV23 zijn geregistreerd als weigeraar krijgen ook geen uitnodiging voor PCV20. Deze patiënten zijn wel zichtbaar op de selectielijst als zijnde geëxcludeerd op basis van ‘weigeraar’. Het advies is om deze lijst kritisch door te lopen op eventuele uitzonderingen voor dit beleid.
Declareren
Bij de declaratie van de pneumokokkenvaccins in december en januari geef je aan hoeveel vaccins je per batchnummer gebruikt hebt. Dit is van belang voor het berekenen van de spillage en declaratie in volgende jaren.
In de ICT-specificaties voor de HIS’en staat als eis: ‘Het HIS kan het aantal toedieningen per batchnummer tonen’. Als deze eis in het HIS nog niet gerealiseerd is, neem dan contact op met je HIS-leverancier.
In jaar 1 bestelt een praktijk 100 vaccins (batchnummer A) en prikt 70 mensen. Er worden 70 vaccinaties gedeclareerd op batchnummer A.
In jaar 2 worden 100 vaccins (batchnummer B geleverd). Er worden 100 mensen geprikt, eerst met de 30 vaccins van batch A die nog over waren, en daarna met 70 vaccins batch B. Er worden foutief 100 vaccins gedeclareerd op batchnummer B. In jaar 3 worden 70 vaccins geleverd (batchnummer C). 100 mensen worden geprikt. 30 mensen met de overgebleven vaccins van batch B en 70 mensen met batch C.
In de declaratiemodule is het maar mogelijk om 70 vaccinaties te declareren (alleen batch C). Het systeem denkt dat de 30 vaccins uit batch A, die nog niet gedeclareerd zijn, niet meer bruikbaar zijn omdat de expiratiedatum verstreken is. Alle vaccins uit batch B zijn volgens de declaratiegegevens al gebruikt. Dus alleen de vaccins uit batch C kunnen gedeclareerd worden.
De juiste declaratie in jaar 2 was: 30 vaccins van batch A en 70 vaccins van batch B.
In jaar 3 kunnen dan de overgebleven 30 vaccins uit batch B nog wel gedeclareerd worden.
Langdurig bewaren van pneumokokkenvaccins
De toediening van pneumokokkenvaccinatie is minder seizoensgebonden. De vaccins hoeven pas vernietigd te worden als de houdbaarheidsdatum verstreken is, mits de opslag van de vaccins tussen de 2 en 8°C is en de koude keten niet onderbroken wordt. Omdat het pneumokokkenvaccin niet van samenstelling verandert, kunnen eventueel overgebleven pneumokokkenvaccins ook in de daaropvolgende campagne worden gebruikt.
Controleer voorafgaand aan een vaccinatiespreekuur de houdbaarheidsdatum en zet vaccins met de kortste houdbaarheidsdatum als eerste in.
Gedurende het hele jaar
- Vaccineren van patiënten met een uitnodiging bij wie vaccinatie eerder niet mogelijk was, bijvoorbeeld vanwege chemotherapie.
- Registreren/bijhouden toegediende pneumokokkenvaccinaties na het declareren in januari.
- Facultatief: signaleren van patiënten met een medische indicatie voor de pneumokokkenvaccinatie. Deze kun je registreren door middel van de volgende diagnostische bepalingen:
- Medische indicatie pneumokokkenvaccinatie (ja/nee/nog te bepalen)
- Behandelaar pneumokokkenvaccinatie (huisarts/specialist)
Voorbehouden handeling
Vaccineren is een voorbehouden handeling waarvoor bekwaamheid vereist is. Aanwezigheid van bekwaamheid kan niet zomaar verondersteld worden, maar moet, zeker aangezien PCV20 een nieuw vaccin betreft, eerst aangetoond worden.
Verifieer per werknemer de bekwaamheid en leg deze vast in het personeelsdossier.
Zie ook het NHG-document Voorbeeldwerkafspraak Delegeren van medische handelingen. Bepaal per werknemer welke mate van toezicht en tussenkomst noodzakelijk is. Zijn er doktersassistenten met ruime ervaring en bekwaamheid die patiënten thuis kunnen vaccineren met alleen telefonische bereikbaarheid van de arts? Zijn er onervaren doktersassistenten die hun eerste prikken nog onder direct toezicht moeten geven?
Deze toelichting is gebaseerd op de publicatie ‘Uitleg opdracht voorbehouden handelingen’ van het Ministerie van Volksgezondheid, Welzijn en Sport, juni 2023.
Zelfstandig bevoegd, functioneel bevoegd of onbevoegd?
Artsen, verpleegkundig specialisten en physician assistents stellen de indicatie voor vaccinatie en zijn zelfstandig bevoegd om te vaccineren. Verpleegkundigen hebben functionele bevoegdheid, zij mogen in opdracht van een zelfstandig bevoegde vaccineren, zonder toezicht en tussenkomst.
Doktersassistenten en praktijkondersteuners zonder BIG-registratie hebben noch zelfstandige, noch functionele bevoegdheid. Zij mogen alleen vaccineren in opdracht, en toezicht en tussenkomst moet voor zover redelijkerwijs noodzakelijk verzekerd zijn.
Eenieder die vaccineert moet bekwaam zijn.
Opdracht
De opdracht om te vaccineren hoeft niet voor elke patiënt apart gegeven te worden, dit mag ook een algemene opdracht zijn voor bepaalde groepen en situaties. Bij voorkeur wordt de opdracht schriftelijk vastgelegd in bijvoorbeeld een protocol of werkafspraak.
Het is noodzakelijk dat:
- de opdrachtgever deskundig en bekwaam is in het stellen van een indicatie voor en het uitvoeren van voorbehouden handelingen
- de opdrachtgever zo nodig aanwijzingen of instructies geeft en ervoor zorgt dat toezicht en tussenkomst mogelijk zijn wanneer dat redelijkerwijs nodig is. De instructies zijn bij voorkeur in heldere protocollen en werkafspraken vastgelegd.
- de opdrachtgever zich ervan overtuigt dat de opdrachtnemer bekwaam is in het uitvoeren van de voorbehouden handeling
- de opdrachtnemer uitsluitend handelt in opdracht van en volgens de gegeven aanwijzingen van de opdrachtgever.
- De opdrachtnemer de opdracht alleen aanneemt als zij zichzelf redelijkerwijs in staat acht de handeling naar behoren uit te voeren.
Zie ook het document Voorbehouden handelingen
Toezicht en tussenkomst voor zover redelijkerwijs noodzakelijk
Bij het delegeren van voorbehouden handelingen stelt de wet BIG dat de opdrachtgever ‘voor zover redelijkerwijs nodig’ aanwijzingen moet geven en de mogelijkheid van toezicht en/of tussenkomst moet garanderen. Aanwijzingen, toezicht en tussenkomst zijn dus niet in elke situatie nodig. De opdrachtgever bepaalt de noodzaak en mate van toezicht en tussenkomst. Soms is telefonische bereikbaarheid voldoende als toezicht, soms ook fysieke aanwezigheid in dezelfde ruimte.
Dit hangt af van:
- De complexiteit van de handeling
- De complexiteit van de situatie; het vaccineren op de praktijk vraagt een ander niveau van ervaring dan vaccineren bij de patiënt thuis.
- De ervaring van de opdrachtnemer
Bekwaamheid
Aangezien het een nieuw vaccin betreft dient de bekwaamheid (voor vaccineren met dit vaccin) voorafgaand aan het vaccinatieseizoen vastgesteld te worden.
Bekwaamheid is breder dan alleen het daadwerkelijk uitvoeren van de vaccinatie, en gaat over:
- Ervaring met vaccineren
- Achtergrondkennis pneumokokkenvaccinatie: indicaties, contra-indicaties (inclusief handelen bij gebruik van antistollingsmedicatie), beantwoorden veelgestelde vragen
- Algemene kennis vaccineren en goed vaccinbeheer: o.a. vaccinatietechniek, hygiëne, naaldkeuze, vaccinatieplaats, vaccin gebruiksklaar maken, koude keten, veilige omgang naalden en afval. Zie ook het protocol Intramusculaire injectie toedienen
- Handelen bij calamiteiten: prikincidenten, vaso-vagale reacties, allergische reacties
- Registreren: administratieve handelingen rondom vaccinatie
- Kennen van eigen grenzen: wanneer supervisie/hulp vragen
Verifieer voor alle medewerkers die bij het vaccineren betrokken zijn de bekwaamheid en leg deze vast in het personeelsdossier. Evalueer periodiek. Bekijk of en in welke mate scholing nodig is.
Aangezien PCV20 een nieuw vaccin betreft adviseren wij eerst ervaring op te doen onder gecontroleerde omstandigheden op de praktijk alvorens patiënten thuis te vaccineren.
Meer informatie vind je op de websites van:
- Rijksoverheid: Regels rondom voorbehouden handelingen door zorgpersoneel
- Ministerie van Volksgezondheid, Welzijn en Sport: Uitleg opdracht voorbehouden handelingen
Pneumokokken(ziekte) en pneumokokkenvaccinatie
Wat zijn pneumokokken?
De pneumokok (Streptococcus pneumoniae) is een grampositieve gekapselde diplokok, waarvan > 100 serotypen worden onderscheiden. De samenstelling van het suikerkapsel, dat uit vele unieke polysachariden bestaat, bepaalt het serotype. Niet alle serotypen veroorzaken in dezelfde mate ziekte: een twintigtal serotypen is verantwoordelijk voor het grootste deel van de ziektelast door pneumokokken wereldwijd.
Bij veel mensen behoort deze bacterie tot de commensale flora van de nasofarynx, zonder dat deze een infectie veroorzaakt. Vooral jonge kinderen zijn dragers en verspreiders van pneumokokken: van de kinderen < 2 jaar is 60-85% drager. Het vaccineren van jonge kinderen heeft daarmee ook een grote invloed op de serotypen die ziekte veroorzaken bij de oudere populatie. Volwassenen en ouderen worden verondersteld weinig aan de verspreiding bij te dragen door de lagere prevalentie en densiteit van dragerschap. Meestal treedt een infectie op met een serotype dat recent de bovenste luchtweg heeft gekoloniseerd. Dragerschap op zich is geen belangrijke risicofactor voor een infectie.
Welke ziektebeelden kunnen veroorzaakt worden door pneumokokken?
Pneumokokken veroorzaken diverse ziektebeelden zoals otitis media acuta, sinusitis, bronchitis en pneumonie, meningitis en sepsis. Minder frequent voorkomende ziektebeelden zijn artritis, endocarditis en peritonitis. Er wordt gesproken van een invasieve pneumokokkenziekte (IPD) wanneer de bacterie zich heeft verspreid naar het bloed of andere steriele ruimten als liquor of gewrichten. Het ziektebeeld verschilt sterk met de leeftijd. Bij kinderen < 5 jaar komen meningitis en sepsis het meest voor (70-75%), terwijl bij ouderen met een IPD een invasieve pneumokokkenpneumonie het meest voorkomt (80-85%) en slechts 10% een meningitis betreft. Een deel van de patiënten komt te overlijden als gevolg van een invasieve pneumokokkenziekte. Van de personen die een invasieve pneumokokkenziekte overleven, blijft een deel ernstige klachten (restverschijnselen) houden.
Achtergrondinformatie pneumokokkenziekte
Kijk voor uitgebreide achtergrondinformatie over incidentie, klinisch beeld en ziektelast van pneumokokkenziekte op de LCI-richtlijn pneumokokkenziekte en de website van het RIVM.
Verschillende typen vaccins en hun eigenschappen
Er zijn 2 soorten pneumokokkenvaccins: pneumokokkenconjugaatvaccins (PCV) en pneumokokkenpolysacharidevaccins (PPV). De huidige beschikbare pneumokokkenvaccins berusten allemaal op het kapselpolysacharide als antigeen. De verschillende vaccins bevatten 10 tot 23 van de > 100 verschillende kapselpolysachariden.
Pneumokokkenconjugaatvaccins
Bij conjugaatvaccins zijn de polysacharide-antigenen gekoppeld aan het dragereiwit (conjugatie), bij PCV20 is dit het difterietoxoid. Hierdoor treedt er een T-cel afhankelijke immuunrespons op, ook bij kinderen < 2 jaar. Zo worden niet alleen plasmacellen gevormd die antistoffen produceren, maar wordt er ook een immunologisch geheugen opgebouwd, wat zorgt voor een langdurige bescherming tegen de in het vaccin opgenomen serotypen.
Er zijn in Nederland 4 pneumokokkenconjugaatvaccins beschikbaar:
- PCV10 (Synflorix®)
- PCV13 (Prevenar 13®)
- PCV15 (Vaxneuvance®) en
- PCV20 (Prevenar 20®)
Deze vaccins bieden bescherming tegen respectievelijk 10, 13, 15 en 20 serotypen. Nieuwe vaccins met meer en/of andere stammen zijn in ontwikkeling.
Pneumokokkenpolysacharidevaccins
Polysacharidevaccins bevatten stukjes van het polysacharidekapsel van de bacterie als antigeen om een afweerrespons op te wekken. Polysacharidevaccins induceren een T-cel-onafhankelijke respons. Hierdoor wordt geen immunologisch geheugen opgebouwd en is de beschermingsduur beperkt, waardoor revaccinatie nodig is. T-cel onafhankelijke antigenen zijn slecht immunogeen bij kinderen jonger dan 2 jaar, waarschijnlijk omdat hun immuunsysteem nog niet voldoende gerijpt is.
Er is in Nederland 1 pneumokokkenpolysacharidevaccin beschikbaar: PPV23 (Pneumovax®). Dit vaccin biedt bescherming tegen de 23 meest voorkomende serotypen en werd tussen 2020-2024 gebruikt binnen het NPPV.
PCV20
PCV20 is in 2022 voor volwassenen geregistreerd. In haar adviesrapport concludeert de Gezondheidsraad dat vaccinatie met PCV20 bij ouderen meer gezondheidswinst oplevert dan vaccinatie met PPV23. De bescherming is minder breed (20 vs. 23 serotypen), maar PCV20 is wel iets effectiever in het tegengaan van IPD en niet-invasieve pneumokokkenpneumonie bij mensen van 60 jaar en ouder. Daarnaast is de beschermingsduur van PCV20 langer dan die van PPV23, waardoor revaccinatie minder vaak of mogelijk helemaal niet nodig is.
Wat zijn mogelijke bijwerkingen?
De meest gemelde bijwerkingen van PCV20 zijn lokaal (pijn/gevoeligheid, zwelling en roodheid op de plek van vaccinatie) en systemisch (griepachtige verschijnselen zoals spier-hoofd-en gewrichtspijn, vermoeidheid en koorts). Deze bijwerkingen ontstaan doordat het afweersysteem bezig is antistoffen op te bouwen tegen de antigenen in het vaccin. Bijwerkingen zijn mild of matig van intensiteit en verdwijnen binnen enkele dagen na vaccinatie. De lokale bijwerkingen van het pneumokokkenvaccin kunnen uitgesprokener zijn dan de lokale bijwerkingen van de griepvaccinatie. Lees voor meer informatie de SmPC-tekst.
Er is een uitzonderlijk kleine kans op een anafylactische reactie bij een allergie voor (bestanddelen van) het vaccin. In geval van een calamiteit (zoals een onverwachte anafylactische reactie) moet er binnen 15 minuten een arts aanwezig kunnen zijn om deze adequaat te behandelen.
Vermoedelijke (ernstige) bijwerkingen moeten volgens de Geneesmiddelenwet gemeld worden bij het Bijwerkingencentrum Lareb. Huisartsen hoeven niet uit te zoeken of de verschijnselen daadwerkelijk een causale relatie hebben met de vaccinatie.
Om onderscheid tussen lokale bijwerkingen van de griep- en pneumokokkenvaccinatie te kunnen maken, wordt geadviseerd om bij gelijktijdige vaccinatie de griepvaccinatie links en de pneumokokkenvaccinatie rechts te geven.
Wie worden gevaccineerd tegen pneumokokken?
Naast het programma pneumokokkenvaccinatie bij volwassenen worden pneumokokkenvaccinaties aangeboden aan kinderen binnen het Rijksvaccinatieprogramma (RVP) en aan mensen met een medische indicatie.
Achtergrondinformatie
Bekijk voor meer achtergrondinformatie over het pneumokokkenvaccin de LCI-factsheet pneumokokkenvaccinatie en de website van het RIVM .
Kijk hier voor informatie over de vaccinatiegraad. Deze cijfers zijn afkomstig van de monitor pneumokokkenvaccinatie die het Nivel jaarlijks publiceert.
Pneumokokkenvaccinatie buiten het NPPV
Medische indicaties
Pneumokokkenvaccinatie op medische indicatie is facultatief voor de huisarts en valt niet onder het NPPV, maar onder de individuele gezondheidszorg. Er gelden andere juridische kaders en een andere bekostiging. De apotheek levert de vaccins en de eventuele vergoeding loopt via de zorgverzekering. Pneumokokkenvaccinatie op medische indicatie is in de gehele keten (in de eerste en tweede lijn) niet goed ingebed in bestaande behandelrichtlijnen. Lang niet iedereen met een medische indicatie wordt gesignaleerd en ontvangt het vaccin.
Voor medische risicogroepen wordt in Nederland in principe het schema PCV13 of PCV15, gevolgd door PPV23, vergoed. PPV23 dient dan elke 5 jaar herhaald te worden. Omdat PCV20 voor medische risicogroepen momenteel (maart 2025) (nog) niet vergoed wordt, wordt dit niet frequent toegediend aan personen die tot de medische risicogroepen behoren, ondanks dat de eenmalige toediening van PCV20 veel voordelen biedt boven herhaalde vaccinaties met PPV23.
Hoewel er binnen het NPPV alleen uitgenodigd wordt op basis van leeftijd, zal invoering van PCV20 in het NPPV ook gevolgen hebben voor medische risicogroepen boven de 60 jaar.
Als een patiënt tot een medische risicogroep voor pneumokokkenziekte behoort, en binnen het NPPV op basis van leeftijd PCV20 heeft ontvangen, is bijkomende (5-jaarlijkse) vaccinatie met PPV23 niet meer nodig.
Op dit moment hebben de volgende medische risicogroepen een indicatie voor pneumokokkenvaccinatie (lees voor nadere toelichting en doseerschema’s de LCI- richtlijn Pneumokokkenziekte):
- (Functionele) asplenie
- Cochleair implantaat
- (Traumatische) liquorlekkage/fistel
- Immuungecompromitteerden
- Aangeboren (primaire) immuundeficiëntie
- Verworven (secundaire) immuundeficiënties, zoals:
- Bij behandeling van kanker
- Hiv
- Immunosuppressieve therapie
- Na een beenmerg- of orgaantransplantatie
- Hematologische aandoeningen
- Mensen die longschade hebben opgelopen door COVID-19. De indicatie wordt gesteld door de longarts.
Alleen (functionele) asplenie en sikkelcelziekten zijn eerstelijns indicaties. De overige indicaties vallen onder de tweedelijnszorg. De huisarts mag deze vaccinaties uiteraard facultatief wel aanbieden aan de patiënt als hij of zij deze signaleert, of als revaccinatie door de huisarts overgenomen wordt na ontslag uit medisch specialistische zorg (in samenspraak).
Vaccinatie op verzoek
Patiënten die (nog) niet in aanmerking komen voor vaccinatie binnen het NPPV, of patiënten die geen indicatie krijgen van hun behandelaar, kunnen op eigen verzoek een vaccinatie krijgen. Deze wordt niet vergoed vanuit het NPPV. De patiënt krijgt een recept voor het vaccin en betaalt de apotheek- en vaccinprijs. Spreek met de patiënt, voor het toedienen ervan, de hoogte van de vergoeding af. De patiënt kan zelf nagaan of zijn aanvullende verzekering de vaccinatie vergoedt. Voor het beleid bij spijtoptanten die eerder al een uitnodiging hebben ontvangen voor PPV23 binnen het NPPV, maar hier geen gebruik van hebben gemaakt, zie hoofdstuk Uitvoering.
Vaccinatie van praktijkpersoneel
Er is geen indicatie om medewerkers die buiten het programma vallen te vaccineren tegen pneumokokkenziekte.